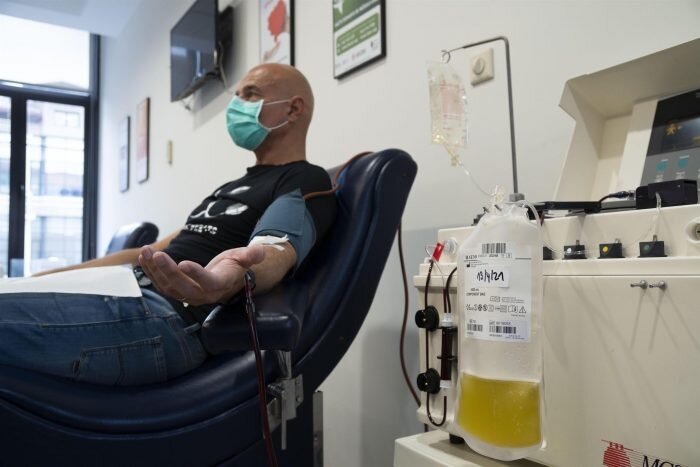
Un ensayo aleatorizado y controlado a doble ciego sobre el plasma de convalecencia para adultos hospitalizados con COVID-19 grave ha evidenciado que la mortalidad a los 28 días en el brazo de tratamiento era la mitad de la tasa observada en el brazo de control (12,6% frente a 24,6%), aunque el tratamiento no se asoció a otras mejoras del estado clínico.
El estudio fue dirigido por investigadores del Centro de Infección e Inmunidad de la Escuela de Salud Pública Mailman de la Universidad de Columbia; el Centro Médico Irving de la Universidad de Columbia; el ICAP de la Universidad de Columbia; el Instituto Nacional de Infectología y el Hospital Federal de los Servidores del Estado de Río de Janeiro (Brasil); la Universidad de Washington; y el Centro de Sangre de Nueva York. Los resultados se han publicado en la revista ‘Journal of Clinical Investigation’.
El estudio también informa de tendencias hacia una mejora del estado clínico entre los pacientes que recibieron plasma de convalecencia menos de siete días después de la aparición de los síntomas y los que recibieron plasma de convalecencia con títulos más altos de anticuerpos neutralizantes y corticosteroides concomitantes.
Resultados del estudio
Los estudios observacionales han sugerido una posible eficacia y seguridad clínica del uso del plasma de convalecencia, principalmente entre los pacientes que no recibían ventilación mecánica invasiva y los que tenían una duración más corta de la enfermedad.
Un ensayo doble ciego, controlado con placebo, realizado en Argentina tampoco informó de ninguna mejora en los resultados clínicos utilizando la terapia con el mismo tipo de pacientes. En Brasil se está llevando a cabo otro ensayo para comprobar la eficacia del plasma de convalecencia en pacientes con una enfermedad menos grave.
El plasma de convalecencia puede donarse y transfundirse localmente, por lo que su uso puede ser más adaptable a una mezcla rápidamente cambiante de variantes de SARS-CoV-2 que otras intervenciones. En cambio, las terapias con anticuerpos monoclonales pueden necesitar ser diseñadas y combinadas repetidamente para optimizar la potencia entre las variantes emergentes.
Además, dado que la recogida y distribución de plasma de convalecencia puede realizarse utilizando los protocolos y la infraestructura de donación de sangre existentes, la terapia puede ser más escalable para su uso en países de ingresos bajos y medios.